ALAT-ALAT
KESEHATAN / KEBIDANAN YANG DI PERSIAPKAN UNTUK MENDAMPINGI DOKTER
A.
Biopsi
1.
Pengertian
Biopsi
adalah pengambilan jaringan tubuh untuk pemeriksaan laboratorium. Jaringan yang
akan diambil untuk biopsi dapat berasal dari bagian tubuh manapun, di antaranya
kulit, perut, ginjal, hati, dan
paru-paru.
Biopsi adalah pengambilan sejumlah kecil jaringan
dari tubuh manusia untuk pemeriksaan patologis mikroskopik. Dari bahasa latin bios:hidup dan opsi: tampilan. Jadi secara umum biopsi adalah pengangkatan
sejumlah jaringan tubuh yang kemudian akan dikirim ke laboratorium untuk
diperiksa. Biopsi kebanyakan dlakukan untuk mengetahui adanya kanker. Bagian
apapun dari tubuh, seperti kulit, organ tubuh maupun benjolan dapat diperiksa.
X-ray, CT scan ataupun ultrasound dapat dilakukan terlebih
dahulu untuk mengalokasikan area biopsi. Biopsi dapat dilakukan juga
dengan proses pembedahan. Dengan demikian biopsi adalah pemeriksaan
penunjang untuk membantu diagnosa dokter bukan untuk terapi kanker kecuali
biopsi eksisional dimana selain pengambilan sampel juga mengangkat semua massa
atau kelainan yang ada.
2.
Tujuan
Biopsi
Bertujuan untuk mendeteksi adanya penyakit atau
mencocokkan jaringan organ sebelum melakukan transplantasi organ. Resiko yang
dapat ditimbulkan oleh kesalahan proses biopsi adalah infeksi dan pendarahan.
Selain itu mempunyai tujuan sebagai berikut :
a. Mengetahui
morfologi tumor
1)
Tipe histologic tumor
2)
Subtipe tumor
3)
Grading sel
b.
Radikalitas operasi
c.
Staging tumor
1)
Besar specimen dan tumor dalam centimeter
2)
Luas ekstensi tumor
3)
Bentuk tumor
4)
Nodus regional
a)
Banyak kelenjar limfe yang ditemukan
b)
Banyak kelenjar limfe yang mengandung metastasis
c)
Adanya invasi kapsuler
d)
Metastase ekstranodal
3.
Syarat
Biopsi
a. Tidak
boleh membuat flap
b. Dilakukan
secara tajam
c. Tidak
boleh memasang drain
d. Letaknya
dibagian tumor yang dicurigai
e. Garis
insisi harus memperhatikan rencana terapi definitif (diletakkan dibagian yang
akan diangkat saat operasi definitif)
4.
Kontra
Indikasi
a. Biopsi insisional
pada tumor kecil yang dapat diangkat secara keseluruhan
b. Infeksi pada
lokasi yang akan dibiopsi (relatif)
c. Gangguan
faal hemostasis berat (relatif)
d. Biopsi di
luar daerah yang direncanakan akan dieksisi saat operasi
5.
Jenis
Biopsi
Bentuk yang paling sederhana dari biopsi adalah pengambilan sebagian
potongan tumor yang viable seperti
pads kulit atau permukaan lain yang mudah dijangkau dengan tang pemotong yang
sesuai. Prosedur semacam ini umumnya tidak menimbulkan rasa sakit dan biasanya
dilakukan tanpa pemberian Novocain selama kanker tidak disuplai oleh saraf.
Namun, kadang diperlukan biopsi yang melibatkan jaringan sehat serta yang
dicurigai sakit untuk mendapatkan sel yang hidup. Dalam hal ini, tentu
diperlukan anastesi lokal. Ada beberapa jenis biopsi yaitu:
a.
Biopsi
insisional yaitu pengambilan sampel jaringan melalui pemotongan dengan pisau
bedah. Pasien akan dibius total atau lokal tergantung lokasi massa, lalu dengan
pisau bedah, kulit disayat hingga menemukan massa dan diambil sedikit untuk
diperiksa.
b. Biopsi
eksisional yaitu pengambilan seluruh massa yang dicurigai untuk kemudian
diperiksa di bawah mikroskop. Metode ini dilakukan di bawah bius umum atau
lokal tergantung lokasi massa dan biasanya dilakukan bila massa tumor kecil dan
belum ada metastase atau penyebaran tumor.
c. Biopsi
jarum yaitu pengambilan sampel jaringan atau cairan dengan cara disedot lewat
jarum. Biasanya cara ini dilakukan dengan bius lokal (hanya area sekitar jarum)
dan bisa dilakukan langsung atau dibantu dengan radiologi seperti CT scan atau
USG sebagai panduan bagi dokter untuk membuat jarum mencapai massa atau lokasi
yang diinginkan. Bila biopsi jarum menggunakan jarum berukuran besar maka
disebut core biopsi, sedangkan bila menggunakan jarum kecil atau halus maka
disebut fine needle aspiration biopsy.
d. Biopsi
jarum dengan bantuan endoskopi. Prinsipnya sama yaitu pengambilan sampel
jaringan dengan aspirasi jarum, hanya saja metode ini menggunakan endoskopi
sebagai panduannya. Cara ini baik untuk tumor dalam saluran tubuh seperti
saluran pernafasan, pencernaan dan kandungan. Endoskopi dengan kamera masuk ke
dalam saluran menuju lokasi kanker, lalu dengan jarum diambil sedikit jaringan
sebagai sampel.
e. Punch biopsy adalah biopsi ini biasa dilakukan
pada kelainan di kulit. Metode ini dilakukan dengan alat yang ukurannya seperti
pensil yang kemudian ditekankan pada kelainan di kulit, lalu instrument tajam
di dalamnya akan mengambil jaringan kulit yang ditekan. Pasien akan dibius
lokal saja dan bila pengambilan kulit tidak besar maka tidak perlu dijahit.
Jaringan
yang diperoleh dari hasil biopsi difiksasi, dan dikirim untuk pemeriksaan
patologi dan atau imunohistokimia. Tujuan pemeriksaan patologi ini adalah untuk
menentukan apakah lesi tersebut ganas atau jinak, dan membedakan jenis
histologisnya. Pada beberapa keadaan, biopsi dari kelenjar getah bening
menentukan staging dari keganasan. Tepi dari spesmen (pada biopsi eksisional)
juga diperiksa untuk mengetahui apakah seluruh lesi sudah terangkat (tepi bebas
dari infiltrasi tumor).
Satu
jenis biopsi khusus yang dapat mengetahui sitologi dari lesi adalah FNAB (Fine Needle Aspiration Biopsy). Untuk
beberapa jenis keganasan, sensitifitas dan spesifisitas FNAB sama atau lebih
baik dari biopsi konvensional
6.
Persiapan
Biopsi
a. Selama 1
minggu sebelumnya Pasien harus menghentikan segala macam konsumsi obat yang
membuat pembekuan darah terganggu seperti aspirin, Coumadin dan Nonsteroidal Anti-Inflammatory Drugs
(NSAIDs).
b. Konsultasikan
pada dokter mengenai konsumsi obat-obatan yang diresepkan
7.
Selama
Biopsi
a. Pasien dibaringkan
di atas meja periksa dengan memakai gaun rumah sakit.
b. X-ray, CT
scan atau ultrasonografi mungkin akan dilakukan terlebih dahulu untuk
menentukan lokasi biopsi.
c. Lokasi
biopsi dibersihkan.
d. Obat bius
dimasukkan ke dalam tubuh. Pasien akan merasakan sakit menyengat ringan.
e. Saat area
biopsi sudah terbius, jarum kecil akan dimasukkan ke area yang akan diteliti.
f. Sebagian
jaringan-jaringan atau sel-sel diambil. Dalam beberapa kasus, pembedahan kecil
dapat dilakukan agar jaringan atau benjolan dapat diambil untuk diperiksa.
g. Beritahu
dokter jika pasien merasa tidak nyaman.
h. Setelah itu
jarum akan diangkat.
i.
Daerah biopsi akan ditekan lalu akan dipasang kassa
kecil. Jika dilakukan pembedahan, maka akan dilakukan penjahitan.
8.
Setelah
Biopsi
a. Kemungkinan
akan ada memar, rasa tidak nyaman ataupun bengkak di tempat biopsi dilakukan.
b. Jika perlu,
pakailah obat penghilang rasa sakit yang tidak mengandung aspirin.
c. Letakkan es
batu secukupnya di atas luka untuk mengurangi memar dan bengkak.
d. Hindari
aktivitas berat ataupun mengangkat beban lebih dari 2,5 kg selama 24 jam.
Perlahan-lahan pasien dapat melakukan aktivitas normal kecuali ada
pemberitahuan sebelumnya dari dokter.
e. Hasil tes
akan dikirim langsung ke dokter. Dokter akan memberitahukan hasilnya kepada
pasien
9.
Lain-lain
Yang Hendaknya Diketahui
a. Bila pasien
di bawah pengaruh bius umum, maka tindakan biopsi tidak akan menimbulkan rasa
sakit. Tapi bila biopsi dilakukan dengan bius lokal seperti pada biopsi jarum,
maka pasien mungkin akan merasakan sensasi nyeri tajam akibat tusukan jarum
sesaat saja.
b. Biasanya
dibutuhkan waktu 2-3 hari, tapi ini tergantung keadaan jaringan dan teknologi
laboratorium yang ada.
c. Bila hasil
biopsi dinyatakan normal, maka tidak ada kelainan atau keganasan pada jaringan
yang diambil. Tapi bila hasil biopsi dinyatakan abnormal, bukan berarti pasien
terkena kanker. Hasil abnormal berarti ada kelainan pada jaringan yang bisa
berarti jinak atau ganas jadi tanyakan pada dokter intrepetasi yang lengkap.
Bila hasil biopsi pasien adalah inconclusive
atau tidak dapat disimpulkan, maka kemungkinan sampel jaringan yang diambil
tidak representative dan mungkin
biopsi harus diulang.
d. Bila
pengambilan sampel tepat dan pemeriksaan sampel jaringan dilakukan oleh
ahlinya, maka biopsi insisional dan biopsi eksisional hampir 100% tepat. Tetapi
khusus untuk biopsi jarum, maka kemungkinan meleset hanya 2-5 kasus dari 100
kasus kanker. Bila hasil biopsi jarum meragukan, maka dokter biasanya akan
mengambil tindakan biopsi jaringan.
e. Efek samping
yang mungkin timbul adalah perdarahan, lebam, dan infeksi. Bila pasien
mengalami tanda-tanda tersebut segeralah ke dokter.
f. Menurut
penelitian, biopsi jaringan bila dilakukan oleh ahlinya maka kemungkinan
penyebaran sel kanker melalui darah menjadi minimal.
B.
Ekstirpasi
1.
Pengertian
Ekstirpasi adalah tindakan pengangkatan seluruh
massa tumor beserta kapsulnya.
2.
Indikasi
a. Kista Aterom
Kista aterom adalah kista retensi
dari kelenjar sebasea akibat penutupan saluran pori rambut yang terdiri dari
kapsul jaringan ikat padat dengan isi mengandung banyak lemak seperti bubur.
Pada pemeriksaan tampak sebagai tonjolan bulat, superfisial-subkutan,
lunak-kenyal. Isi aterom kadang-kadang dapat dipijat keluar. Predileksi di
bagian tubuh yang berambut (kepala, wajah, belakang telinga, leher, punggung, dan daerah genital). Kista ini mempunyai
diagnosis banding kista epitel,
fibroma, lipoma.
3.
Tindakan
a. Ekstirpasi
total dengan eksisi pada daerah
bekas muara kelenjar, dengan indikasi kosmetik, rasa nyeri, mengganggu
b. Insisi dan
drainase bila ada infeksi atau abses
4.
Alat dan Bahan
a.
Lidokain 2%
b.
Spuit
c.
Pisau insisi
(skapel)
d.
Pinset
e.
Gunting jaringan
f.
Klem jaringan
g.
Needle holder
h.
Jarum dan benang
5. Teknik
a.
Bersihkan daerah operasi (daerah kulit di atas kista)
b.
Lakukan anestesi lokal (blok/infiltrasi) pada daerah operasi
c.
Eksisi kulit di atas kista berbentuk bulat telur (elips) runcing dengan arah sesuai
garis lipatan kulit. Panjang dibuat lebih dari ukuran benjolan yang teraba dan
lebar kulit yang dieksisi ¼
garis tengah kista tersebut.
d.
Gunakan gunting tumpul untuk melepaskan jaringan
subkutan yang meliputi kista,
pisahkan seluruh dinding kista
dari kulit.
e.
Usahakan kista
tidak pecah agar dapat diangkat kista
secara in-toto. Bila kista telah
pecah keluarkan isi kista dan
dinding kista. Jepit dinding kista dengan klem dan gunting untuk
memisahkannya dengan jaringan kulit.
f.
Jahit rongga bekas kista dengan jahitan subkutaneus
g.
Jahit dan tutup luka operasi
6. Komplikasi
Kista residif
C.
Mikrokuret
/ Biopsi Endometrium
1.
Pengertian
Mikrokuretase atau juga dikenal dengan istilah
biopsi endometrium adalah pemeriksaan untuk menilai ciri, bentuk, dan besarnya
sel selaput lendir rahim (endometrium). Mikrokuretase dilakukan dengan
mengambil percontoh sel endometrium memakai kuret kecil khusus yang dimasukkan
melalui saluran leher rahim (kanalis servikalis) ke dalam rongga rahim.
Gambaran dari sel endometrium tersebut dapat mencerminkan apakah ovulasi
sudah terjadi, karena perubahan hormon estrogen dan progesteron secara siklik
mempengaruhi tampilan perubahan sel endometrium sesuai dengan fasenya. Selain
itu, juga untuk pemeriksaan histologis misalnya untuk biakan terhadap
tuberkulosis, pertumbuhan endometrium yang tidak memadai (defek fase luteal),
atau pertumbuhan endometrium yang berlebihan (hiperplasia endometrium).
2.
Kegunaan
a. Biopsi
endometrium dapat dilakukan untuk membantu menentukan penyebab dari beberapa
abnormal hasil pap test
b. Menemukan
penyebab perdarahan rahim berat, berkepanjangan, atau tidak teratur. Hal ini
sering dilakukan untuk mengetahui penyebab perdarahan uterus pada wanita yang
telah melalui menopause.
c. Melihat apakah dinding rahim (endometrium) akan melalui perubahan siklus haid
normal.
3.
Indikasi
a. Wanita dengan
anovulasi kronis seperti Polycystic Ovary
Syndrome akan meningkatkan risiko untuk masalah endometrium dan
biopsi endometrium mungkin berguna untuk menilai mereka lapisan khusus untuk
menyingkirkan hiperplasia endometrium atau kanker.
b. Pada wanita
dengan kelainan pendarahan vagina, biopsi dapat menunjukkan adanya lapisan
abnormal seperti hiperplasia endometrium atau kanker
c. Pada pasien
dengan dicurigai kanker rahim, biopsi dapat menemukan adanya sel kanker di
endometrium atau leher rahim.
d. Pada wanita
infertilitas penilaian lapisan dapat menentukan, jika benar waktunya, bahwa
pasien ovulasi, Namun, informasi yang sama dapat diperoleh dengan tes darah
progesteron level.
4.
Cara
Kerja
a. Mikrokuretase
biasanya dilakukan pada hari ke 21-22 siklus haid normal.
b. Mikrokuretase
dilakukan jika uji kehamilan menunjukkan hasil negatif karena terdapat risiko
bahwa tindakan ini dapat menggangu kehamilan dini.
c. Pasien tidak
dalam keadaan demam tinggi, atau sakit berbahaya di alat kelamin (misal infeksi
atau perdarahan vagina).
d. Pasien
diharuskan puasa sekurang-kurangnya 6 jam sebelum tindakan.
e. Pasien harus
mengosongkan kandung kemih sebelum tindakan.
f. Untuk
menghindari kecemasan, biasanya sebelum dilakukan tindakan pasien diberikan
obat penenang, dan setelah tindakan diberikan obat pereda nyeri
g. Setelah
tindakan dan bilamana telah sadar dari pengaruh obat penenang, pasien boleh
pulang dan periksa kembali ke dokter 2 minggu kemudian.
h. Pasien
mungkin akan mengalami kram ringan satu jam setelah tindakan (setelah khasiat
obat penenang hilang), dan juga mengalami bercak darah (spotting).
Perdarahan ringan dan spotting dapat menetap hingga siklus haid berikutnya
(sekitar 7 hari lagi).
5.
Efek
Samping
a. Resiko utama
adalah rasa sakit atau kram, tetapi ini biasanya mereda cepat mengikuti
prosedur.
b. Setelah
prosedur, beberapa pasien mungkin mengalami pendarahan.
c. Sebuah
perforasi rahim atau infeksi komplikasi jarang terjadi.
d. Risiko
lainnya kurang umum seperti pingsan atau pusing, infeksi mungkin, perdarahan,
dan jarang, perforasi rahim.
D.
Dilatasi
dan Kuretase
1.
Dilatasi
Sebuah dilatasi kuret (D dan C) adalah sebuah
operasi yng dilakukan pada diri perempuan untuk mengikis lapisan Rahim (http://www.betterhealth.vic.gov.au/Dilatation_and_curettage/html).
2.
Kuretase
a.
Pengertian
Kuret adalah tindakan medis untuk mengeluarkan
jaringan dari dalam rahim. Jaringan itu sendiri bisa berupa tumor, selaput
rahim, atau janin yang dinyatakan tidak berkembang maupun sudah meninggal. Dengan
alasan medis, tidak ada cara lain jaringan semacam itu harus dikeluarkan (Dr. H.
Taufik Jamaan, SpOG).
Kuretase adalah suatu tindakan medis yang dilakukan
untuk membersihkan sisa kehamilan, kematian janin usia kehamilan < 20
minggu, janin yang tidak berkembang (tidak ditemukan adanya janin sehingga yang
berkembang hanya plasentanya saja, perdarahanan rahim disfungsional
(menometrooaghia) dan penegakan diagnosa satu penyakit (mioma uteri, kanker
endometrium).
Kuret adalah pembersihan sisa-sisa jaringan yang ada
dalam rahim. Sebuah kuret adalah alat bedah yang dirancang untuk mengorek
jaringan biologis atau puing disebuah biopsi,eksisi,atau prosedur pembersihan.(Michelson,1988).
b.
Tujuan
Menurut Ginekolog dari Morula Fertility Clinik RS
Bunda Jakarta, tujuan kuret ada dua yaitu :
1) Sebagai
terapi pada kasus-kasus abortus. Intinya kuret ditempuh oleh dokter untuk
membersihkan rahim dan dinding rahim dari benda-benda atau jaringan yang tidak
diharapkan.
2) Sebagai
penegakan diagnosis, mencaritahu gangguan yang terdapat pada rahim apakah
sejenis tumor atau gangguan lain.
c.
Indikasi
1) Abortus
Inkomplitus à
untuk menghentikan perdarahan.
2) Blighted Ovari
à
tidak ditemukan janin hanya plasenta oleh karena itu harus dikeluarkan karena
bisa jadi keganasan.
3) Dead Conseptus
à
USG janin tidak berdenyut (apabila hamil 16-20 mgg à
diperlukan obat perangsang untuk pengeluaran janin dilanjutkan kuretase).
4) Abortus
Mola à
tidak ditemukan janin yang tumbuh hanya plasenta dengan gambaran bergelembung
seperti buah anggur.
5) Menometorarghia
à
perdarahan banyak dan panjang diantara siklus haid
d.
Persiapan Alat Kuretase
1) Alat tenun terdiri dari :
a) Baju
operasi.
b) Laken
c) Duk
kecil
d) Sarung
meja mayo
2) Alat instrumen untuk kuretase.
a) Spekulum
b) Sonde.
-
Untuk mengukur kedalaman rahim
-
Untuk mengetahui lebarnya lubang vagina.
3) Alat
kuret
a) Klem
jaringan.
b) Klem
dinding rahim/uterus.
c) Nierbeken
d) Kasa
steril
e) Sarung
tangan steril.
4) Alat
tambahan.
a) Mesin
EKG
b) Mesin
O2 dan N2O
c) Infus
set dan cairannya.
d) Guedel
e) Bethadin
f) Larutan
NaCl 0,9% 1000 cc
g) Tempat
sampah.
e.
Pemeriksaan
Sebelum Kuretase
1) USG
2) Mengukur
Tensi dan HB
3) Memeriksa
sistem pernafasan
4) Mengatasi
perdarahan
5) Memastikan
pasien dalam kondisi fit
6) Puasa
8-12 jam à
dilakukan pembiusan
f.
Perawatan
Post Kuretase
1) Perhatikan
sudah nafas spontan atau belum
2) Dipindahkan
ke recovey room.
3) Post
operasi à
TTV,O2 2 Ltr/M baru dipindahkan ke ruang perawatan
4) Perhatikan
tanda-tanda vital.
5) Cek
perdarahan
6) Beri
dukungan bagi pasien dan ajarkan keluarganya
7) Mobilisasi.
g.
Komplikasi
1) Perdarahan
2) Perforasi
dinding rahim
3) Gangguan
haid.
4) Infeksi
5) Kanker
trofobalst akibat sisa plasenta yang ada didinding rahim.
E.
Tindakan
Douglas Pungsi (Kuldosentesis)
1.
Pengertian
Kuldosintesis yaitu suatu prosedur yang dilakukan untuk
memastikan terkumpulnya darah dalam rongga peritoneum dan sekaligus untuk
membedakannya dari abses douglas dengan cara memqasukkan sebuah jarum pada
rongga panggul melewati dinding vagina ntuk mengambil contoh spesimen (berupa
nanah). Kuldosentesis adalah suatu cara pemeriksaan untuk mengetahui apakah
dalam kavum Douglas ada darah, cara ini amat berguna dalam membantu diagnosis
kehamilan ektopik terganggu dengan cara dilakukan pengisapan kavum Douglas
dengan spuit, lalu dilihat apakah ada darah yang dikeluarkan berupa:
a.
Darah segar berwarna merah yang akan membeku dalam
beberapa menit. Darah ini berasal dari arteri atau vena yang tertusuk
b.
Darah tua berwarna coklat sampai hitam yang tidak
membeku, yang berupa bekuan-bekuan kecil. Darah ini menunjukkan adanya
hematokel retrouterina.
2.
Cara
Kerja
Kuldosentesis adalah suatu teknik sederhana untuk
mengidentifikasi hemoperitoneurn. Serviks ditarik ke arah simfisis dengan
sebuah tenakulum, dan dimasukkan sebuah jarum panjang ukuran 16 atau 18 melalui
forniks posterior ke dalam cul-de-sac. Potongan bekuan darah lama yang
mengandung cairan, atau cairan mengandung darah yang tidak membeku, sesuai
dengan diagnosis hemoperitoneum akibat kehamilan ektopik. Jika darah yang
disedot membeku, maka darah tersebut mungkin berasal dari pembuluh darah yang
tertusuk dan bukan dart perdarahan pada kehamilan ektopik. Tidak adanya cairan
yang tersedot, tidak rnenyingkirkan diagnosis kehamilan ektopik.
F.
Amniosintesis
1.
Pengertian
Amniosentesis (amniocentesis) adalah prosedur
yang mengambil sampel cairan ketuban (amnion) dan menganalisisnya di
laboratorium untuk mendeteksi kelainan genetik tertentu, penyakit metabolik,
kelainan kromosom, atau cacat perkembangan. Amniosentesis biasanya dilakukan
antara minggu 14 dan 18 kehamilan. Jenis kelamin bayi juga dapat diprediksi
dengan tes ini.
Amniosentesis adalah tindakan pengambilan air
ketuban secara transabdominal. Amniosestesis dapat pula dilakukan transvaginal
dengan menggunakan peralatan khusus.
2.
Tujuan
Amniosentesis dilakukan untuk tujuan diagnosis dan
terapi. Tujuan diagnosis yaitu pemeriksaan maturitas paru-paru dan pemeriksaan
kromosom. Tujuan terapi dimaksudkan untuk antara lain dekompresi pada kasus
hidramnion.
3.
Kebijakan
a. Tindakan
amnioskopi yang akan dilakukan harus dilaporkan kepada konsulen obgin
b. Tindakan
amnioskopi dilakukan oleh dokter ahli atau dokter di bawah pengawasan dokter
ahli
c.
Setiap
tindakan amnioskopi dilakukan di unit maternal instalasi maternal perinatal
4.
Indikasi
a. Usia
ibu hamil > 35 tahun
b. Riwayat
kecatatan pada bayi sebelumnya
c. Orang
tua kelainan kromosom (cacat)
d. Dijumpai
kelainan pada pemeriksaan USG
5.
Prosedur
a. Pasien
tidur terlentang
b. Dokter
menentukan dan menandai titik pungsi
c. Dokter
melakukan desinfeksi pada kulit perut sekitar pungsi dengan alkohol 70% disusul
dengan povidon iodine
d. Dokter
memasang duk berlubang steril
e. Dokter
melakukan pungsi di titik pungsi sampai menembus kantong amnion dengan tuntunan
USG untuk diagnostik, kemudian mengambil cairan amnion 1-2 cc hingga tampak
bersih dari darah selanjutnya mengganti dengan spuit 5 cc untuk pemeriksaan,
lalu dikirimkan untuk pemeriksaan selanjutnya. Untuk tujuan terapeutik. Pada
polihidramnion, cairan amnion dikeluarkan berangsur-angsur sampai hilangnya
keluhan.
f. Dokter
menarik jarum pungsi kemudian bekas jarum pungsi ditekan dan diolesi betadine
lalu ditutupi dengan kasa steril dan diplester
g. Dokter
memeriksa kembali viabilitas janin dan memberitahukan kepada pasien
h. Dokter
menulis hasil tindakan pada catatan medik pasien dan menerangkan pada pasien
G.
Hidrotubasi
1.
Pengertian
Hidrotubasi merupakan suatu pemeriksaan untuk
mengetahui ada tidaknya pembuntuan pada saluran telur (tuba). Bisa atau
tidaknya terjadi kehamilan bukan hanya dari hasil test tersebut, tetapi juga
dari pemeriksaan-pemeriksaan lain baik pada isteri maupun suami. Hidrotubasi
adalah pemeriksaan untuk menilai kelancaran (patensi) saluran telur (Tuba
Falloppii), dengan cara memasukkan cairan (larutan obat) dengan alat
hidrotubator melalui vagina, mulut rahim (porsio),
saluran leher rahim (kanalis servikalis), rongga rahim (kavum
uterus),
dan menuju ke saluran telur.
Hidrotubasi dilakukan menggunakan cairan yang
dimasukkan dalam selang dan disemprotkan ke dalam vagina. Itulah mengapa,
pemeriksaan ini sering dikenal dengan istilah "Ditiup". Dasar
pemeriksaannya adalah bahwa cairan dapat melewati kedua saluran telur dengan
baik bilamana tidak ada sumbatan di saluran telur.
2.
Dasar
Pemikiran
Dasar pemeriksaannya adalah bahwa cairan dapat melewati kedua saluran telur
dengan baik bilamana tidak ada sumbatan di saluran telur. Jika terdapat
penciutan (spasme) atau sumbatan parsial (sebagian) maka tekanan cairan akan
meningkat tetapi masih dapat masuk, sedangkan jika terdapat sumbatan total
(oklusi) maka tekanan cairan akan menjadi maksimal (berat) sehingga cairan
terhalang masuk dan akan tumpah (membalik kembali).
3.
Lama
Tindakan
Tindakan hidrotubasi membutuhkan waktu 5-10 menit, dan tidak memerlukan
rawat-inap.
4.
Persiapan
Pasien
a.
Hidrotubasi dilakukan pada hari ke 9-10 siklus haid
(pada siklus normal + 28 hari) dan tidak sedang haid.
b.
Pasien tidak perlu puasa sanggama (abstinensi).
c.
Pasien tidak dalam keadaan demam tinggi, atau sakit
berbahaya di alat kelamin (misal infeksi atau perdarahan vagina)
d.
Pasien diharuskan puasa sekurang-kurangnya 6 jam
sebelum tindakan.
e.
Pasien harus mengosongkan kandung kemih sebelum
tindakan.
f.
Untuk menghindari kecemasan, biasanya sebelum
dilakukan tindakan pasien diberikan obat penenang, dan setelah tindakan
diberikan obat pereda nyeri.
Setelah tindakan dan bilamana telah sadar dari pengaruh obat penenang, pasien boleh pulang.
Setelah tindakan dan bilamana telah sadar dari pengaruh obat penenang, pasien boleh pulang.
g. Pasien
mungkin akan mengalami kram ringan satu jam setelah tindakan (setelah khasiat
obat penenang hilang).
H.
Tindakan
Pengambilan Apusan Vagina
1.
Pengertian
Pengambilan apusan vagina merupakan salah satu
metode dengan mengambil spesimen berupa lendir / cairan yang didapatkan dari
vaginal dengan tujuan untuk memeriksa ada dan tidak adanya bakteri patogen yang
dapat mengganggu kesehatan khususnya pada daerah genital wanita.
2.
Tujuan
Untuk memastikan ada tidaknya infeksi pada vagina,
mengidentifikasi sumber dan penyebab infeksi serta sifat organisme penyebab
infeksi tersebut.
3.
Persiapan Alat
a. Kapas
lidi steril
b. Objek
gelas
c. Bengkok
d. Sarung
tangan
e. Spekulum
f. Kain
kassa, kapas sublimat
g. Perlak
4.
Prosedur
a. Sebelum
melakukan prosedur ini, Memberitahu dan memberi penjelasan pada klien tentang
tindakan yang akan dilakukan seperti pasien diminta untuk berkemih terlebih
dahulu dan melepaskan pakaian dalamnya.
b. Privasi
pasien harus selalu diperhatikan
c. Memasang
pengalas di bawah bokong pasien
d. Pasien
berada pada posisi semi-recumbent, dengan lutut ditekuk dan kedua lutut dibuka.
e. Pakaian
dalam pasien harus dibuka tetapi area genitalia harus tetap tertutup sampai
prosedur dimulai.
f. Mencuci
tangan dan memakai sarung tangan
g. Spekulum
harus dilubrikasi dengan lubrikan larut air, seperti Jelly. Labia dibuka dengan
posisi miring ke dalam vagina, putar 900 bila sudah berada
ditempatnya. Kemudian buka spekulum tersebut
h. Alat
apusan dimasukkan ke dalam vagina melalui spekulum sampai puncak vagina dan
kemudian diputar.
i.
Hasil apusan diletakkan pada objek gelas
j.
Bila prosedur telah selesai, spekulum
harus dikeluarkan dan bantu pasien agar posisinya nyaman.
k. Beri
label wadah apusan dengan nama, nomor rumah sakit (bila digunakan) dan tanggal
serta waktu pengambilan apusan, tanda tangan.
l.
Membereskan alat
m. Melepas
sarung tangan
n. Mencuci
tangan
o. Melakukan
dokumentasi tindakan
I.
Pemeriksaan
Denyut Jantung Janin Dengan Alat Doppler
1.
Pengertian
Denyut jantung janin normal adalah frekuensi denyut
rata-rata wanita tidak sedang bersalin, atau diukur diantara dua kontraksi.
Rentang normal adalah 120 sampai 160 denyut/menit. Bunyi denyut jantung janin,seperti
bunyi detik jam di bawah bantal.
Pemeriksaan DJJ (Denyut Jantung Janin) dilakukan sebagai acuan untuk
mengetahui kesehatan ibu dan perkembangan janin khususnya denyut jantung janin
dalam rahim. Detak jantung janin normal permenit yaitu : 120-160x / menit
Pemeriksaan denyut jantung janin harus dilakukan pada ibu hamil. Denyut jantung
janin baru dapat didengar pada usia kehamilan 16 minggu / 4 bulan. Gambaran DJJ
:
a.
Takikardi berat; detak jantung diatas 180x/menit
b.
Takikardi ringan: antara 160-180x/menit
c.
Normal: antara 120-160x/menit
d.
Bradikardia ringan: antara 100-119x/menit
e.
Bradikardia sedang: antara 80-100x/menit
f.
Bradikardia berat: kurang dari 80x/menit
2.
Alat-alat
Yang Dapat Digunakan Sebagai Alat Dalam Pemeriksaan DJJ
a.
Stetoskop
Laennec
Stetoskop
yang dirancang khusus untuk dapat mendengarkan detak jantung janin secara
manual oleh pemeriksa dapat digunakan pada usia kehamilan 17-22 minggu.
Cara pemeriksaan menggunakan leanec:
1)
Baringkan Ibu hamil dengan posisi telentang
2)
Lakukan pemeriksaan Leopold untuk mencari posisi
punggung janin
3)
Letakkan stetoskop pada daerah sekitar punggung janin
4)
Hitung total detak jantung janin
5)
Catat hasil dan beritahu hasil pada klien
b. USG (Ultra sonografi)
USG adalah suatu alat dalam dunia kedokteran yang memanfaatkan gelombang
ultrasonik, yaitu gelombang suara yang memiliki frekuensi yang tinggi (250 kHz
– 2000 kHz) yang kemudian hasilnya ditampilkan dalam layar monitor.
1)
Skema cara kerja USG:
a)
Tranduser
Transduser
adalah komponen USG yang ditempelkan pada bagian tubuh yang akan diperiksa,
seperti dinding perut atau dinding poros usus besar pada pemeriksaan prostat.
Di dalam transduser terdapat kristal yang digunakan untuk menangkap pantulan
gelombang yang disalurkan oleh transduser. Gelombang yang diterima masih dalam
bentuk gelombang akusitik (gelombang pantulan) sehingga fungsi kristal disini
adalah untuk mengubah gelombang tersebut menjadi gelombang elektronik yang
dapat dibaca oleh komputer sehingga dapat diterjemahkan dalam bentuk gambar.
b)
Monitor Monitor yang digunakan dalam USG
c)
Mesin USG
Mesin USG
merupakan bagian dari USG dimana fungsinya untuk mengolah data yang diterima
dalam bentuk gelombang. Mesin USG adalah CPUnya USG sehingga di dalamnya terdapat
komponen-komponen yang sama seperti pada CPU pada PC, USG merubah gelombang
menjadi gambar.
2)
Cara Pemeriksaan
Pemeriksaan
USG dapat dilakukan dengan dua cara yaitu:
a)
Pervaginam
Memasukkan
probe USG transvaginal/seperti melakukan pemeriksaan dalam.
-
Dilakukan pada kehamilan di bawah 8 minggu.
-
Lebih mudah dan ibu tidak perlu menahan kencing.
-
Lebih jelas karena bisa lebih dekat pada rahim.
-
Daya tembusnya 8-10 cm dengan resolusi tinggi.
-
Tidak menyebabkan keguguran.
b)
Perabdominan
-
Probe USG di atas perut.
-
Biasa dilakukan pada kehamilan lebih dari 12 minggu.
-
Karena dari atas perut maka daya tembusnya akan
melewati otot perut, lemak baru menembus rahim.
3)
Jenis Pemeriksaan USG
a)
USG 2 Dimensi
Menampilkan gambar dua bidang (memanjang dan melintang). Kualitas gambar
yang baik sebagian besar keadaan janin dapat ditampilkan.
b)
USG 3 Dimensi
Dengan alat USG ini maka ada tambahan 1 bidang gambar lagi yang disebut
koronal. Gambar yang tampil mirip seperti aslinya. Permukaan suatu benda (dalam
hal ini tubuh janin) dapat dilihat dengan jelas. Begitupun keadaan janin dari
posisi yang berbeda. Ini dimungkinkan karena gambarnya dapat diputar (bukan
janinnya yang diputar).
c)
USG 4 Dimensi
Sebetulnya USG 4 Dimensi ini hanya istilah untuk USG 3 dimensi yang dapat
bergerak (live 3D). Kalau gambar yang diambil dari USG 3 Dimensi statis,
sementara pada USG 4 Dimensi, gambar janinnya dapat “bergerak”. Jadi pasien
dapat melihat lebih jelas dan membayangkan keadaan janin di dalam rahim.
d)
USG Doppler
Pemeriksaan
USG yang mengutamakan pengukuran aliran darah terutama aliran tali pusat. Alat
ini digunakan untuk menilai keadaan / kesejahteraan janin. Penilaian
kesejahteraan janin ini meliputi:
-
Gerak napas janin (minimal 2x/10 menit).
-
Tonus (gerak janin).
-
Indeks cairan ketuban (normalnya 10-20 cm).
-
Doppler arteri umbilikalis.
-
Reaktivitas denyut jantung janin.
-
Saat tepat pemeriksaan.
Pemeriksaan
dengan USG wajib semasa kehamilan sebetulnya hanya dua kali, yaitu:
-
Saat pertama kali pemeriksaan kehamilan (usia
kehamilan berapa pun namun biasanya pada usia kehamilan 10-12 minggu).
Pemeriksaan ini dilakukan sebagai skrining awal. Gambaran janin yang masih
sekitar 8 cm akan terlihat tampil secara utuh pada layar monitor.
-
Usia kehamilan 20-24 minggu sebagai skrining lengkap.
Setelah usia kehamilan lebih dari 12 minggu gambaran janin pada layar monitor
akan terlihat sebagian-sebagian/tidak secara utuh. Karena alat scan USG punya
area yang terbatas, sementara ukuran besar janin sudah bertambah atau lebih
dari 8 cm. Jadi, untuk melihat kondisi janin dapat per bagian, misalnya detail
muka, detail jantung, detail kaki dan sebagainya. Selain itu, penggunaan alat
USG dapat dilakukan atas dasar indikasi yakni:
§ Pemeriksaan
USG serial untuk mengukur pertumbuhan berat badan janin.
§ Bila perlu
pada usia kehamilan 38-42 minggu untuk melihat bagaimana posisi bayi apakah
melintang, kepala turun, dan lainnya.
4) Manfaat
a)
Trimester I
-
Memastikan hamil atau tidak.
-
Mengetahui keadaan janin, lokasi hamil, jumlah janin
dan tanda kehidupannya.
-
Mengetahui keadaan rahim dan organ sekitarnya.
-
Melakukan penapisan awal dengan mengukur ketebalan
selaput lendir, denyut janin, dan sebagainya.
b)
Trimester II:
-
Melakukan penapisan secara menyeluruh.
-
Menentukan lokasi plasenta.
-
Mengukur panjang serviks.
c)
Trimester III:
-
Menilai kesejahteraan janin.
-
Mengukur biometri janin untuk taksiran berat badan.
-
Melihat posisi janin dan tali pusat.
-
Menilai keadaan plasenta
c. NST
NST adalah
cara pemeriksaan janin dengan menggunakan kardiotokografi, pada umur kehamilan
≥ 32 minggu. Pemeriksaan ini dilakukan dengan maksud melihat hubungan perubahan
denyut jantung dengan gerakan janin. Pemeriksaan ini dapat dilakukan baik pada
saat kehamilan maupun persalinan.
Pemeriksaan
NST dilakukan untuk menilai gambaran djj dalam hubungannya dengan gerakan /
aktivitas janin. Adapun penilaian NST dilakukan terhadap frekuensi dasar DJJ (baseline), variabilitas (variability) dan timbulnya akselerasi
yang sesuai dengan gerakan / aktivitas janin (Fetal Activity Determination / FAD). Dilakukan untuk menilai apakah
bayi merespon stimulus secara normal dan apakah bayi menerima cukup oksigen.
Umumnya dilakukan pada usia kandungan minimal 26-28 minggu, atau kapanpun
sesuai dengan kondisi bayi.Yang dinilai adalah gambaran denyut jantung janin
(djj) dalam hubungannya dengan gerakan atau aktivitas janin. Pada janin sehat
yang bergerak aktif dapat dilihat peningkatan frekuensi denyut jantung janin.
Sebaliknya, bila janin kurang baik, pergerakan bayi tidak diikuti oleh
peningkatan frekuensi denyut jantung janin.
1) Cara
Melakukan Persiapan tes tanpa kontraksi :
Sebaiknya pemeriksaan dilakukan pagi
hari 2 jam setelah sarapan dan tidak boleh diberikan sedativa.
2)
Prosedur pelaksanaan :
a)
Pasien ditidurkan secara santai semi fowler 45 derajat
miring ke kiri
b)
Tekanan darah diukur setiap 10 menit
c)
Dipasang kardio dan tokodinamometer
d)
Frekuensi jantung janin dicatat
e)
Selama 10 menit pertama supaya dicatat data dasar
bunyi
f)
Pemantauan tidak boleh kurang dari 30 menit
g)
Bila pasien dalam keadaan puasa dan hasil pemantauan
selama 30 menit tidak reaktif, pasien diberi larutan 100 gram gula oral dan
dilakukan pemeriksaan ulang 2 jam kemudian (sebaiknya pemeriksaan dilakukan
pagi hari setelah 2 jam sarapan)
h)
Pemeriksaan NST ulangan dilakukan berdasarkan
pertimbangan hasil NST secara individual
3)
Indikasi
Semua pasien yang ada kaitannya dengan insufisiensi plasenta.
4)
Komplikasi
Hipertensi ortostatik
5)
Cara Membaca
Pembacaan hasil :
a)
Reaktif, bila :
-
Denyut jantung basal antara 120-160 kali per menit.
-
Variabilitas denyut jantung 6 atau lebih per menit
-
Gerakan janin terutama gerakan multipel dan berjumlah
5 gerakan atau lebih dalam 20 menit.
-
Reaksi denyut jantung terutama akselerasi pola ”omega”
pada NST yang reaktif berarti janin dalam keadaan sehat, pemeriksaan diulang 1
minggu kemudian.
-
Pada pasien diabetes melitus tipe IDDM pemeriksaan NST
diulang tiap hari, tipe yang lain diulang setiap minggu
b)
Tidak reaktif, bila :
-
Denyut jantung basal 120-160 kali per menit
-
Variabilitas kurang dari 6 denyut /menit
-
Gerak janin tidak ada atau kurang dari 5 gerakan dalam
20 menit
-
Tidak ada akselerasi denyut jantung janin meskipun
diberikan rangsangan dari luar
Antara hasil
yang reaktif dan tidak reaktif ini ada bentuk antar yaitu kurang reaktif.
Keadaan ini interpretasinya sukar, dapat diakibatkan karena pemakaian obat
seperti : barbiturat, demerol, penotiasid dan metildopa.
Pada keadaan
kurang reaktif dan pasien tidak menggunakan obat-obatan dianjurkan NST diulang
keesokan harinya. Bila reaktivitas tidak membaik dilakukan pemeriksaan tes
dengan kontraksi (OCT)
c)
Sinusoidal, bila :
-
Ada osilasi yang persisten pada denyut jantung asal
-
Tidak ada gerakan janin
-
Tidak terjadi akselerasi, janin dalam keadaan bahaya.
Bila paru-paru janin matur, janin dilahirkan. Gambaran ini didapatkan pada
keadaan isoimunisasi-RH. Jika pemeriksaan menunjukkan hasil yang meragukan,
hendaknya diulangi dalam waktu 24 jam. Atau dilanjutkan dengan pemeriksaan CST
(Contraction Stress Test). Bayi yang
tidak bereaksi belum tentu dalam bahaya, walau begitu pengujian lebih lanjut
mungkin diperlukan.
d)
Hasil pemeriksaan NST disebut abnormal (baik reaktif
ataupun non reaktif) apabila ditemukan :
-
Bradikardi
-
Deselerasi 40 atau lebih di bawah (baseline), atau djj
mencapai 90 dpm, yang lamanya 60 detik atau lebih.
Pada
pemeriksaan ini sebaiknya dilakukan terminasi kehamilan bila janin sudah viable
atau pemeriksaan ulang setiap 12-24 jam bila janin belum viable.
Hasil NST
yang reaktif biasanya diikuti oleh keadaan janin yang masih baik sampai 1
minggu kemudian (dengan spesifitas sekitar 90%), sehingga pemeriksaan ulang
dianjurkan 1 minggu kemudian. Namun bila ada faktor resiko seperti
hipertensi/gestosis, DM, perdarahan atau oligohidramnion hasil NST yang reaktif
tidak menjamin bahwa keadaan janin akan masih tetap baik sampai 1 minggu
kemudian, sehingga pemeriksaan ulang harus lebih sering (1 minggu).
Hasil NST
non reaktif mempunyai nilai prediksi positif yang rendah <30%, sehingga
perlu dilakukan pemeriksaan lanjutan dengan CST atau pemeriksaan yang mempunyai
nilai prediksi positif yang lebih tinggi (Doppler-USG). Sebaiknya NST tidak
dipakai sebagai parameter tunggal untuk menentukan intervensi atau terminasi
kehamilan oleh karena tingginya angka positif palsu tersebut (dianjurkan untuk
menilai profil biofisik janin yang lainnya).
d. Doppler
Fetal
Doppler adalah alat dalam biomedik yang sering digunakan untuk mendeteksi detak
jantung janin pada ibu hamil. Fetal Doppler menggunakan sensor Ultrasound
dengan frekuensi 2 MHz untuk mendeteksi detak jantung janin berdasarkan prinsip
doppler, yaitu memanfaatkan prinsip pemantulan gelombang yang dipancarkan oleh
sensor ultrasound.
Cara
pemeriksaan menggunakan Doppler:
Alat dan
bahan
1)
Doppler
2)
Jelly
Langkah-langkah
pemeriksaan:
1)
Baringkan ibu hamil dengan posisi terlentang
2)
Beri jelly pada doppler /lineac yang akan digunakan
3)
Tempelkan doppler pada perut ibu hamil didaerah
punggung janin.
4)
Hitung detak jantung janin :
a)
Dengar detak jantung janin selama 1 menit, normal
detak jantung janin 120-140 / menit.
b)
Beri penjelasan pada pasien hasil pemeriksaan detak
jantung janin
5)
Jika pada pemeriksaan detak jantung janin, tidak
terdengar ataupun tidak ada pergerakan bayi, maka pasien diberi penjelasan dan
pasien dirujuk ke RS.
6)
Pasien dipersilahkan bangun
7)
Catat hasil pemeriksaan jantung janin pada buku Kartu
Ibu dan Buku KIA
J.
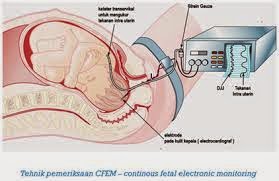
Rekam
Kesejahteraan Janin / Cardiotocography
1.
Pengertian
Pemantauan kesejahteraan janin merupakan hal penting dalam
pengawasan janin terutama pada akhir trimester ketiga dan dalam masa persalinan.
Pemantauan kesejahteraan janin sudah merupakan suatu kompetensi yang harus dimiliki
oleh tenaga medis dan paramedis yang melakukan asuhan antenatal dan asuhan
persalinan.
Kardiotokografi adalah suatu alat untuk mengetahui
kesejahteraan janin di dalam rahim, dengan merekam pola denyut jantung janin
dan hubungannya dengan gerakan janin atau kontraksi rahim. Pemeriksaan CTG
penting dilakukan pada setiap ibu hamil untuk pemantauan kondisi janin terutama
dalam keadaan:
a.
Kehamilan dengan komplikasi (darah tinggi, kencing
manis, tiroid, penyakit infeksi kronis, dll)
b.
Kehamilan dengan berat badan janin rendah (Intra
Uterine Growth Retriction)
c.
Oligohidramnion (air ketuban sedikit sekali)
d.
Polihidramnion (air ketuban berlebih)
2.
Tujuan
Tujuan utama pemantauan janin adalah untuk mendeteksi stress dan kegawatan pada janin
dengan demikian tindakan yang tepat dapat dilakukan oleh tim prenatal. Tindakan
yang dilakukan tepat waktu selama proses persalinan sangat penting sekali untuk
kelahiran seorang bayi baru lahir yang utuh secara fisik dan neurologis (Golebiewski
K, 2004).
3.
Pelaksanaan
Pemeriksaan CTG:
a.
Sebaiknya dilakukan 2 jam setelah makan.
b.
Waktu pemeriksaan selama 20 menit
c.
Selama pemeriksaan posisi ibu berbaring nyaman dan tak
menyakitkan ibu maupun bayi.
d.
Bila ditemukan kelainan maka pemantauan dilanjutkan
dan dapat segera diberikan pertolongan yang sesuai
e.
Konsultasi langsung dengan dokter kandungan
4.
Indikasi
Pemeriksaan CTG
Biasanya dilakukan pada kehamilan resiko tinggi, dan indikasinya terdiri
dari :
a.
Ibu
1) Pre-eklampsia-eklampsia
2) Ketuban
pecah
3) Diabetes
melitus
4) Kehamilan 40
minggu
5) Vitium
cordis (gangguan jantung dalam kehamilan)
6) Asthma
bronkhiale
7) Inkompatibilitas
Rhesus atau ABO
8) Infeksi
TORCH
9) Bekas SC
(Sectio caesarea)
10) Induksi atau
akselerasi persalinan
11) Persalinan
preterm
12) Hipotensi
(tekanan darah rendah
13) Perdarahan
antepartum
14) Ibu berusia
lanjut
15) Lain-lain :
sickle cell, penyakit kolagen, anemia, penyakit ginjal, penyakit paru, penyakit
jantung, dan penyakit tiroid.
b.
Janin
1) Pertumbuhan
janin terhambat (PJT)
2) Gerakan
janin berkurang
3) Suspek
lilitan tali pusat
4) Aritmia, bradikardi,
atau takikardi janin .
5) Hidrops fetalis
(HF)
6) Kelainan
presentasi, termasuk pasca versi luar.
7) Mekoneum
(tinja pertama yang berwarna hijau kehitaman) dalam cairan
ketuban
ketuban
8) Riwayat
lahir mati
9) Kehamilan
ganda
10) Dan
lain-lain
5.
Syarat
Pemeriksaan CTG
a.
Usia kehamilan ³ 28 minggu.
b.
Ada persetujuan tindak medik dari pasien (secara
lisan).
c.
Punktum maksimum denyut jantung janin (DJJ) diketahui.
d.
Prosedur pemasangan alat dan pengisian data pada
komputer (pada KTG terkomputerisasi) sesuai buku petunjuk dari pabrik.
6.
Persiapan
Pasien
a.
Persetujuan tindak medik (Informed Consent) :
menjelaskan indikasi, cara pemeriksaan dan kemungkinan hasil yang akan didapat.
Persetujuan tindak medik ini dilakukan oleh dokter penanggung jawab pasien
(cukup persetujuan lisan).
b.
Kosongkan kandung kencing.
c.
Periksa kesadaran dan tanda vital ibu.
d.
Ibu tidur terlentang, bila ada tanda-tanda
insufisiensi utero-plasenter atau gawat janin, ibu tidur miring ke kiri dan diberi
oksigen 4 liter / menit.
e.
Lakukan pemeriksaan Leopold untuk menentukan letak,
presentasi dan punktum maksimum DJJ
f.
Hitung DJJ selama satu menit; bila ada his, dihitung
sebelum dan segera setelah kontraksi berakhir.
g.
Pasang transduser untuk tokometri di daerah fundus
uteri dan DJJ di daerah punktum maksimum.
h.
Setelah transduser terpasang baik, beri tahu ibu bila
janin terasa bergerak, pencet bel yang telah disediakan dan hitung berapa
gerakan bayi yang dirasakan oleh ibu selama perekaman KTG.
i.
Hidupkan komputer dan Kardiotokograf.
j.
Lama perekaman adalah 30 menit (tergantung keadaan
janin dan hasil yang ingin dicapai).
k.
Lakukan pencetakkan hasil rekaman KTG.
l.
Lakukan dokumentasi data pada disket komputer (data
untuk rumah sakit).
m.
Matikan komputer dan mesin kardiotokograf. Bersihkan
dan rapikan kembali alat pada tempatnya.
n.
Beri tahu pada pasien bahwa pemeriksaan telah selesai.
o.
Berikan hasil rekaman KTG kepada dokter penanggung
jawab atau paramedik membantu membacakan hasil interpretasi komputer secara
lengkap kepada dokter. Paramedik (bidan) dilarang memberikan interpretasi hasil
CTG pada pasien.


















Halo :)
BalasHapusterima kasih atas artikelnya yang informatif. Saya ingin tahu, kira-kira berapa banyak sih (%) penggunaan fetal monitoring ini di Indonesia?
Dan juga % yang dilakukan di luar rumah sakit (contohnya di klinik swasta/puskesmas) di Indonesia?
terima kasih